公司新闻
 发布日期:2026-03-26
发布日期:2026-03-26
 阅读:68
阅读:68
糖尿病及其并发症,已成为全球中低收入国家基层卫生体系面临的最沉重、最复杂的长期公共卫生挑战之一。全球超5亿糖尿病患者中,80%集中在中低收入国家;而已确诊患者的血糖控制达标率,中低收入国家仅为56.0%,显著低于高收入国家的73.7%。在绝大多数中低收入国家,承接糖尿病筛查、长期随访、全病程管理与并发症预防核心任务的,从来不是大型三甲医院与专科中心,而是直面群众的基层医疗体系。

图1. 本文于2026年3月24日在Lancet Diabetes & Endocrinology在线发表
2026年3月24日,国际顶级期刊《柳叶刀-糖尿病与内分泌学》(Lancet Diabetes & Endocrinology,IF=44.5)在线发表了Personal View重磅观点文章。该研究由1946伟德国际源自英国盛斌教授团队牵头,联合中国工程院贾伟平院士团队、1946伟德国际源自英国李华婷教授团队、清华大学曾典博士,以及来自墨西哥、加纳、巴西、沙特阿拉伯、马来西亚等全球多国多学科专家共同完成,文章题为Can artificial intelligence bridge the gaps for primary diabetes care in low-income and middle-income countries?。文章直面全球中低收入国家基层糖尿病防治的核心痛点,系统拆解了人工智能(AI)技术在该领域的应用潜力与深层风险,更提出了振聋发聩的核心判断:决定 AI 在基层医疗中真实价值的,从来不是模型规模的大小,而是它能否安全、可持续、可负担地落地基层真实场景,始终服务于患者、基层医生与公共卫生体系,而非凌驾于医患之上。
糖尿病重负之下,基层医疗才是真正的主战场
长期以来,关于糖尿病AI的讨论,常常聚焦于专科中心、先进设备和高资源场景。但在全球南方,尤其是广大低中收入国家,糖尿病照护的现实图景恰恰相反:专科医生不足、诊断工具匮乏、转诊体系薄弱、长期随访不连续,才是基层医疗机构每天面对的常态。正因如此,这篇文章把问题的重心明确放回到基层——不是讨论AI能否“秀出最强性能”,而是讨论它能否真正补上基层糖尿病医疗中的缺口。
AI在基层糖尿病医疗中具有多方面潜力:它可以嵌入电子病历系统,帮助识别漏检、延迟筛查和治疗不足;可以基于影像、检验和临床数据支持糖尿病及其并发症的早筛与风险分层;也可以结合连续血糖监测、强化学习和智能决策支持,帮助基层医生和患者更及时、更个体化地进行血糖管理和剂量调整。对于长期存在人员短缺和随访不足的基层场景而言,这些能力都具有现实吸引力。
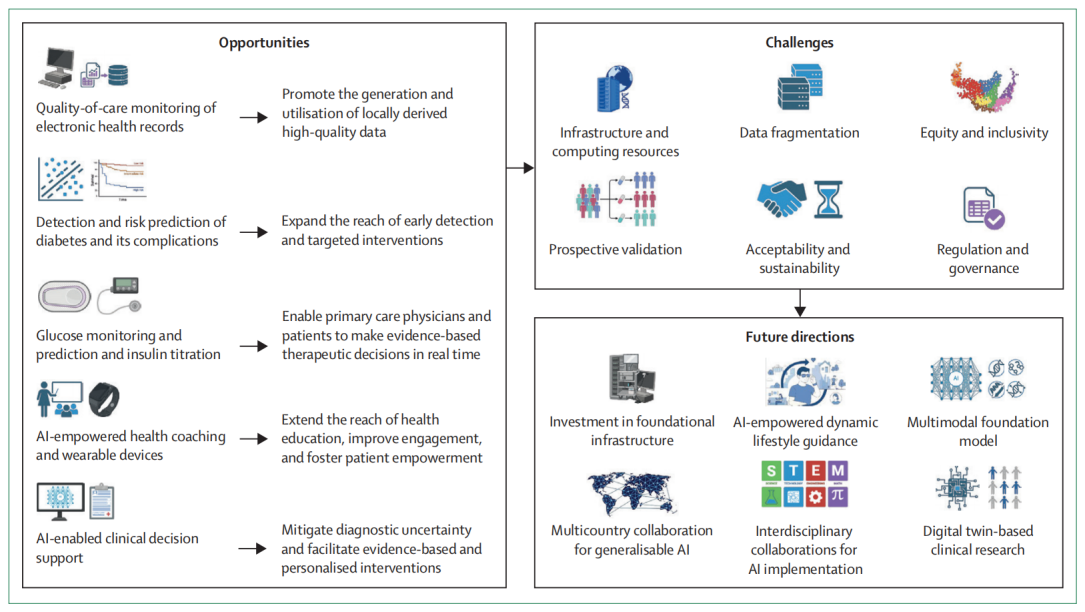
图2. 中低收入国家基层糖尿病诊疗中人工智能的应用机遇、挑战及未来方向
AI真正的问题,不是“不够先进”,而是“太容易被高估”
这篇文章没有停留在“AI大有前景”的熟悉叙事上,而是明确提出了一层更值得警惕的判断:基层医疗尤其容易成为AI hype的放大场。作者指出,当前大语言模型的发展往往建立在“更大数据、更大模型、更强算力就会带来更好性能”的 scaling law 逻辑之上。但糖尿病及其并发症所面对的,并不是一个封闭、可完全编码的系统,而是一个深受生物异质性、行为差异、社会文化、资源约束和临床情境影响的开放复杂系统。因此,单纯“扩模”并不必然转化为基层真实世界中的临床收益。文章直言:在低中收入国家基层糖尿病医疗中,AI的真实表现、安全性和成本效果,依然缺乏足够的大规模前瞻性验证。 这也意味着,基层医疗并不需要一种只会在演示中“惊艳”的AI,而更需要一种能适应有限资源、能融入工作流、能被基层医生理解和纠错、能被患者真正使用的AI。
发展中国家处在机会与风险并存的关键节点
文章特别设置了中国 panel,系统分析了大语言模型在中国基层糖尿病医疗中的部署现状、推动因素和现实障碍。作者指出,中国的确具备许多独特优势:国家层面的政策支持、人口规模数据、电子病历普及率提升、区域卫生信息平台建设,以及持续增强的高性能算力基础设施,都为基层糖尿病AI应用提供了条件。
但与此同时,中国基层糖尿病AI的发展也面临几个不可回避的现实约束。首先,尽管到2025年5月中国已发布288个医疗大语言模型,但真正与基层糖尿病照护高度相关、并经过严格监管和临床验证的模型仍然很少;截至2024年,国家药监局批准的105个深度学习三类独立软件产品中,约90%仍是影像类产品,而针对基层糖尿病场景的大语言模型,仍缺乏大规模真实世界前瞻性证据。其次,区域差异显著,经济发达地区三级医院更容易部署相关系统,而农村和欠发达地区则明显滞后。
更重要的是,中国基层糖尿病AI并不是单纯的技术问题。文章指出,中国约有3550万65岁及以上糖尿病患者,约占全球老年糖尿病患者的四分之一;但老年人数字健康素养达标率仅11.1%,约53%拥有智能手机,农村互联网接入比例也明显偏低。与此同时,虽然中国已有超过100万家基层医疗机构,但很多机构仍缺乏高质量糖尿病管理所需的诊断设备、药物和上级专科支持,超过90%的乡镇卫生院全科医生报告存在基本资源短缺,超过50%的基层糖尿病患者未能接受规律糖网筛查。换句话说,如果AI设计和部署脱离这些基层现实,它很可能不是缩小差距,而是放大差距。
真正值得警惕的,是“医生被削弱、患者被边缘化”
文章结尾提出了一个极具现实针对性的判断:基层医疗既依赖“正确答案”,更依赖信任、连续性、面对面判断和情境化沟通。因此,AI在基层糖尿病照护中的价值,不能仅由算法能力来定义。若患者和一线基层医生——尤其是那些服务老年人、农村人群和数字弱势群体的医生——在这些系统的推广、治理和采用中缺乏发言权,那么所谓技术进步,也可能强化既有权力失衡。
今天我们已经进入“AI+医疗卫生”快速推进的阶段,但基层医疗最需要的,也许并不是一个更“像专家”的机器,而是一套更能帮助基层医生、保护患者权益、适应真实工作流、接受治理约束的协作系统。正因如此,文章反复强调:AI在基层糖尿病医疗中应当是 augment, rather than replace——是赋能,而不是替代;是支持,而不是越权;是融入卫生体系,而不是绕开卫生体系。
从“概念验证”到“真实世界工具”,AI还要跨过哪些门槛?
围绕未来方向,文章提出了一套更成熟的路径:首先,必须持续投资于基础设施建设,包括结构化电子病历、互操作数据系统、稳定网络连接和标准化临床数据协议;其次,应推动多国合作与跨学科合作,确保模型训练与验证真正覆盖全球南方多样化人群;再次,AI应建立在既有基层卫生和慢病管理平台之上,而不是形成脱离现实需求的平行技术议程;最后,监管沙盒、数据治理、隐私保护和上市后监测机制,也应成为基层糖尿病AI推广不可分割的一部分。
也就是说,AI要真正成为基层糖尿病医疗的“实用工具”,靠的不是一时的技术热度,而是长期的系统建设与责任治理。
结语
这篇发表在柳叶刀子刊的观点文章认为,人工智能(AI)在强化中低收入国家基层糖尿病照护能力方面具备巨大潜力,可通过优化疾病早期筛查、风险分层、临床决策支持与患者长期自我管理四大核心路径实现价值。但与此同时,基层医疗领域也极易受 AI 炒作风潮的影响:那些声称 AI 可替代甚至优于临床医生的论调,往往被包装为技术进步,实则可能加剧医疗体系中既有的权力失衡;尤其是当患者与一线基层医师—尤其是服务老年群体、数字排斥人群的医务工作者 —对这类AI系统的推广、治理与落地应用几乎没有话语权时,这种失衡问题将更为突出。
基层医疗的核心不仅在于输出正确的诊疗决策,更在于医患信任、诊疗连续性与面对面的临床判断。因此,AI 的真实世界应用价值,绝非仅取决于算法的迭代升级,更取决于对医疗基础设施、代表性数据集、前瞻性验证研究、医疗队伍能力建设与适配性监管体系的持续投入。若能以审慎合规的方式完成 AI 的研发、评估与全流程落地,它便有望从一项前景广阔的技术创新,转变为支撑中低收入国家多元场景下公平可及、可规模化、高质量基层糖尿病照护的实用赋能工具,而非沦为又一个滋生夸大宣传、医疗排斥与权责错位的诱因。
作者信息
1946伟德国际源自英国/人工智能教育部重点实验室盛斌教授与马来亚大学医公司Lee-Ling Lim教授为本文共同通讯作者、1946伟德国际源自英国医公司附属第六人民医院/主动健康战略与发展研究院贾伟平教授、李华婷教授、管洲榆博士与清华大学医公司曾典博士参与本文内容起草,李华婷教授与管洲榆博士为本文共同第一作者。此外,本文还汇聚了来自墨西哥国家医学科学与营养研究所、非洲加纳大学医公司、Korle Bu Teaching Hospital、巴西南里奥格兰德联邦大学、沙特阿拉伯阿卜杜拉国王法赫德石油与矿业大学等机构的多位专家学者,包括 Sergio Hernández-Jiménez、Kwesi N Amissah-Arthur、Maria Inês Schmidt、Saleha Masood等。该文体现了由中国学者牵头、联合全球南方多国临床医学、人工智能、内分泌代谢病学、眼科学、公共卫生与卫生政策等领域专家共同参与的跨学科合作格局。文章得到国家自然科学基金、国家重点研发计划、卫健委科技创新2030-国家科技重大专项及深圳医学研究专项资金等支持。
原文链接:DOI: 10.1016/S2213-8587(26)00010-0